Le infiammazioni muscolari o miosite: sintomi, cause e trattamenti
Le infiammazioni muscolari rappresentano un gruppo eterogeneo di condizioni caratterizzate da dolore, debolezza e alterazioni funzionali dei muscoli scheletrici. Questi disturbi possono manifestarsi in forme acute o croniche, influenzando significativamente la qualità della vita e la capacità funzionale del paziente.
Cosa sono le infiammazioni muscolari
Sintomi delle infiammazioni muscolari
I sintomi delle infiammazioni muscolari possono manifestarsi con diversi gradi di intensità e durata. Il dolore muscolare, noto come mialgia, rappresenta il sintomo più comune e spesso il primo a comparire.
Il dolore può essere localizzato in specifici gruppi muscolari o diffuso a più distretti corporei. Tipicamente si intensifica con il movimento o la contrazione muscolare e può essere accompagnato da sensazione di rigidità o tensione muscolare.
La debolezza muscolare rappresenta un sintomo caratteristico, particolarmente nelle forme infiammatorie più severe. Questa debolezza può essere simmetrica, coinvolgendo gruppi muscolari corrispondenti su entrambi i lati del corpo, o asimmetrica.
Altri sintomi associati possono includere affaticabilità precoce durante l’attività fisica, crampi muscolari, spasmi e, nelle forme più gravi, atrofia muscolare. La presenza di febbre, malessere generale e perdita di peso può indicare forme sistemiche.
Quali sono i sintomi dei muscoli infiammati
I muscoli infiammati presentano una sintomatologia caratteristica che può aiutare nell’identificazione della condizione. La dolorabilità alla palpazione rappresenta un segno obiettivo importante, con i muscoli che risultano particolarmente sensibili al tocco.
La rigidità muscolare è spesso più marcata al mattino o dopo periodi di inattività, migliorando gradualmente con il movimento dolce. Questa caratteristica è particolarmente evidente nelle forme croniche di miosite.
Il gonfiore dei muscoli colpiti può essere visibile o palpabile, specialmente nelle forme acute traumatiche o infettive. L’aumento di volume è dovuto all’edema infiammatorio e all’infiltrazione di cellule infiammatorie nel tessuto muscolare.
La limitazione funzionale varia in base ai muscoli coinvolti: il coinvolgimento dei muscoli prossimali degli arti può causare difficoltà nell’alzarsi dalla sedia, salire le scale o sollevare oggetti sopra la testa.
Cause delle infiammazioni muscolari
Le cause delle infiammazioni muscolari sono molteplici e possono essere classificate in diverse categorie eziologiche. Le cause traumatiche rappresentano la categoria più comune, includendo sovraccarico funzionale, contusioni e strappi muscolari.
Le infezioni virali, batteriche, parassitarie o fungine possono determinare miositi acute. I virus più comunemente implicati includono influenza, Coxsackie, Epstein-Barr e, più recentemente, SARS-CoV-2.
Le malattie autoimmuni come dermatomiosite, polimiosite e miosite a corpi inclusi rappresentano forme croniche gravi in cui il sistema immunitario attacca erroneamente il tessuto muscolare proprio.
I farmaci possono causare miositi tossiche: statine, corticosteroidi a lungo termine, colchicina e alcuni antibiotici sono tra i più frequentemente implicati. Anche l’abuso di alcol e alcune droghe possono determinare danno muscolare infiammatorio.
Come curare l’infiammazione dei muscoli
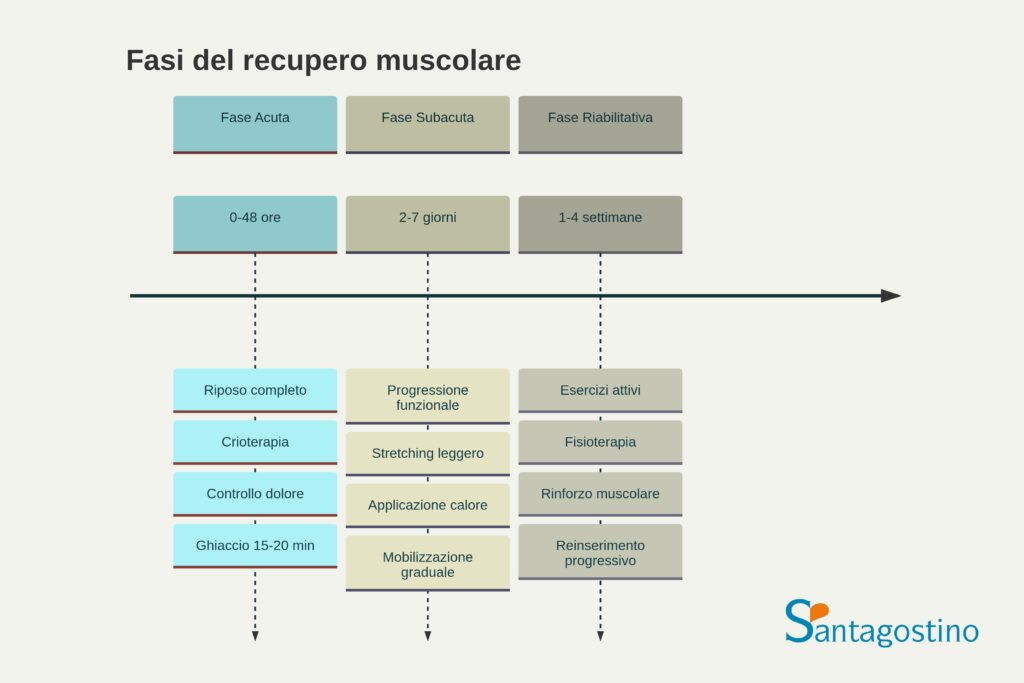
Il trattamento delle infiammazioni muscolari dipende dalla causa sottostante e dalla gravità della condizione. Nelle forme acute post-traumatiche o da sovraccarico, l’approccio iniziale prevede riposo, applicazione di ghiaccio e controllo del dolore.
Il riposo del muscolo interessato è fondamentale nelle fasi acute per permettere la risoluzione dell’infiammazione. Tuttavia, l’immobilizzazione prolungata deve essere evitata per prevenire l’atrofia da disuso.
La crioterapia nelle prime 24-48 ore aiuta a ridurre l’infiammazione e il dolore, mentre successivamente l’applicazione di calore può favorire il rilassamento muscolare e migliorare la vascolarizzazione.
La fisioterapia riveste un ruolo centrale nel trattamento, con programmi specifici di stretching, rinforzo muscolare graduale e tecniche di rilassamento. L’obiettivo è ripristinare la funzione muscolare e prevenire recidive.
Trattamenti farmacologici
I farmaci antinfiammatori non steroidei (FANS) rappresentano spesso la prima linea di trattamento per il controllo del dolore e dell’infiammazione nelle forme acute. Ibuprofene, diclofenac e naprossene sono tra i più utilizzati.
Gli analgesici come il paracetamolo possono essere utili per il controllo del dolore, specialmente quando i FANS sono controindicati o mal tollerati. Nei casi di dolore severo possono essere necessari analgesici più potenti.
I miorilassanti come ciclobenzaprina o tizanidina possono essere prescritti quando predomina la componente spastica, aiutando a ridurre la tensione muscolare e migliorare il comfort del paziente.
Nelle forme autoimmuni sono necessari immunosoppressori come corticosteroidi, metotexate o azatioprina, che richiedono monitoraggio specialistico per gli effetti collaterali potenziali.
Cosa prendere per nervi e muscoli infiammati
Quando l’infiammazione coinvolge sia componenti muscolari che nervose, l’approccio terapeutico deve essere più articolato. I farmaci neuromodulatori possono essere particolarmente utili in questi casi.
La pregabalin e la gabapentin sono efficaci nel trattamento del dolore neuropatico che può accompagnare le miositi, specialmente quando sono presenti parestesie o disestesie.
Gli antidepressivi triciclici come amitriptilina, utilizzati a dosaggi inferiori rispetto alla terapia antidepressiva, possono essere efficaci nel dolore muscolare cronico con componente neuropatica.
I supplementi nutrizionali come magnesio, potassio e vitamine del gruppo B possono supportare la funzione muscolare e nervosa, specialmente in caso di carenze nutrizionali sottostanti.
Quando consultare il medico
Esistono situazioni specifiche in cui le infiammazioni muscolari richiedono valutazione medica immediata. La presenza di debolezza muscolare rapidamente progressiva, specialmente se simmetrica e prossimale, può indicare miositi autoimmuni.
I sintomi sistemici come febbre elevata, perdita di peso, rash cutaneo o difficoltà respiratorie associati a mialgia richiedono sempre approfondimento medico per escludere forme sistemiche gravi.
La persistenza del dolore muscolare oltre 2-3 settimane nonostante trattamenti appropriati, o il peggioramento progressivo dei sintomi, necessita di valutazione specialistica.
L’elevazione significativa degli enzimi muscolari (CPK, LDH, aldolasi) negli esami del sangue può indicare danno muscolare importante e richiede monitoraggio e trattamento specifico.
Diagnosi delle miositi
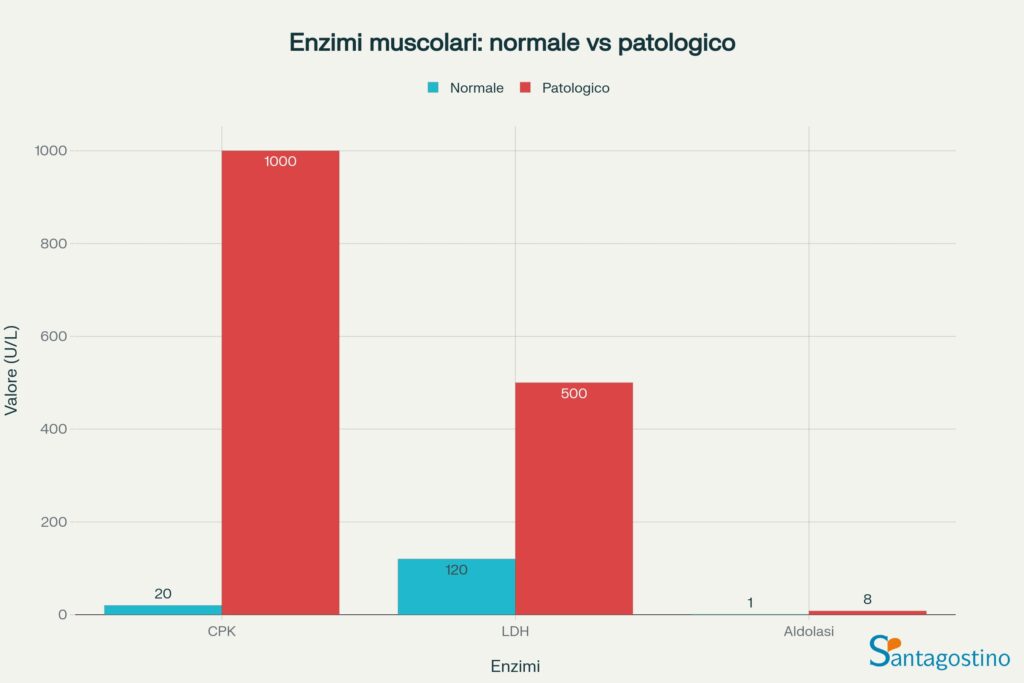
La diagnosi delle infiammazioni muscolari si basa su una combinazione di elementi clinici, laboratoristici e strumentali. L’anamnesi e l’esame obiettivo forniscono informazioni fondamentali sulla distribuzione e le caratteristiche del dolore muscolare.
Gli esami ematici includono la misurazione degli enzimi muscolari (creatinfosfochinasi, aldolasi, LDH), indici di infiammazione (VES, PCR) e, quando indicato, anticorpi specifici per miositi autoimmuni.
L’elettromiografia può rivelare alterazioni caratteristiche dell’attività elettrica muscolare, aiutando a distinguere tra cause muscolari, neurologiche e della giunzione neuromuscolare.
La biopsia muscolare rappresenta l’esame definitivo per la diagnosi di miositi autoimmuni, permettendo l’identificazione di infiltrati infiammatori specifici e alterazioni strutturali delle fibre muscolari.
Prevenzione delle infiammazioni muscolari
La prevenzione delle infiammazioni muscolari si basa principalmente sulla riduzione dei fattori di rischio modificabili e sull’adozione di pratiche corrette durante l’attività fisica.
Il riscaldamento adeguato prima dell’esercizio fisico e il raffreddamento graduale al termine dell’attività sono fondamentali per prevenire traumi muscolari. Gli esercizi di stretching mantengono la flessibilità muscolare.
L’idratazione appropriata e l’equilibrio elettrolitico sono importanti per la funzione muscolare ottimale. La disidratazione e gli squilibri di sodio, potassio e magnesio possono predisporre a crampi e infiammazioni.
La progressione graduale dell’intensità dell’esercizio fisico permette l’adattamento muscolare e riduce il rischio di sovraccarico. Evitare aumenti troppo rapidi del carico di lavoro è essenziale.
Alimentazione e supporto nutrizionale
L’alimentazione può influenzare significativamente i processi infiammatori muscolari. Una dieta ricca di antiossidanti e acidi grassi omega-3 può contribuire a ridurre l’infiammazione sistemica.
Le proteine sono essenziali per la riparazione e il mantenimento del tessuto muscolare. Un apporto adeguato di proteine di alta qualità supporta i processi di guarigione muscolare.
Gli antiossidanti come vitamina C, vitamina E, selenio e polifenoli aiutano a neutralizzare i radicali liberi prodotti durante l’infiammazione, limitando il danno tissutale.
L’integrazione con creatina può essere benefica per il recupero muscolare, mentre la vitamina D è importante per la funzione muscolare ottimale, specialmente negli anziani.
Recupero e riabilitazione
Il recupero dalle infiammazioni muscolari richiede un approccio graduale e paziente. La fase di riabilitazione dovrebbe iniziare precocemente ma rispettare i tempi fisiologici di guarigione tissutale.
Gli esercizi eccentrici controllati possono accelerare il recupero della forza muscolare e migliorare la resistenza alle future lesioni. Questi esercizi devono essere introdotti gradualmente.
Le tecniche di rilassamento muscolare come massaggio terapeutico, terapia manuale e tecniche di release miofasciale possono facilitare il recupero e ridurre le tensioni residue.
Il monitoraggio del progresso attraverso valutazioni funzionali oggettive aiuta a guidare la progressione del programma riabilitativo e a identificare precocemente eventuali complicazioni.